Comment voir une hernie discale sur un scanner
En bref
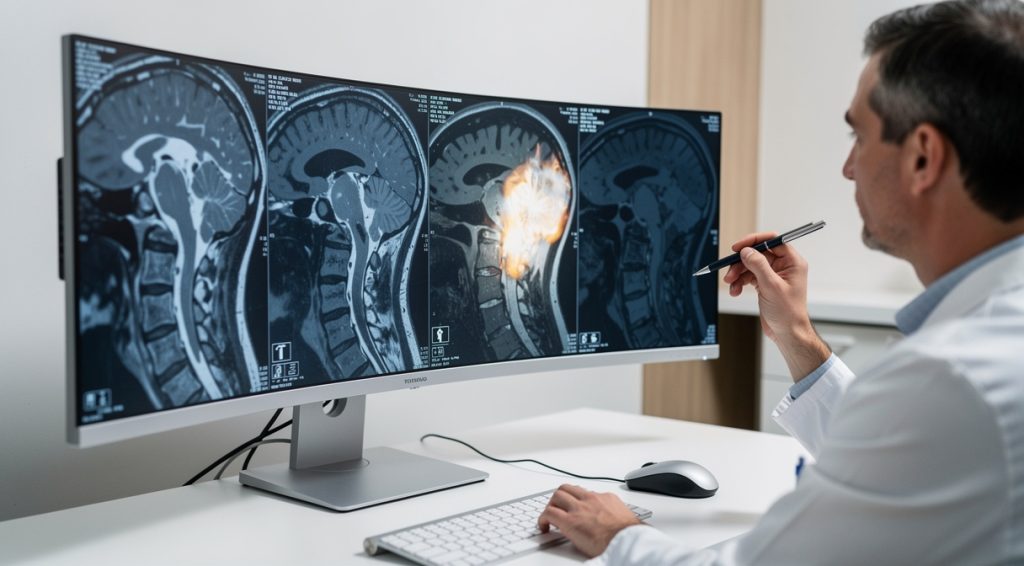
Sur un scanner, une hernie discale apparaît comme une saillie anormale du matériel discal qui dépasse du contour normal du disque intervertébral et envahit le canal rachidien ou le récessus latéral. Le scanner permet de visualiser la densité du disque, sa localisation précise, la présence éventuelle de gaz indiquant une dégénérescence et la compression des structures nerveuses adjacentes.
En France, plus de 20 000 personnes sont opérées chaque année pour une hernie discale lombaire, une pathologie qui touche principalement les adultes entre 30 et 55 ans. Le scanner, ou tomodensitométrie, constitue l'un des examens d'imagerie de référence pour visualiser cette affection et confirmer le diagnostic clinique. Bien que l'IRM soit souvent privilégiée pour l'étude des tissus mous, le scanner offre des avantages spécifiques, notamment pour l'analyse des structures osseuses et la détection des calcifications discales.
Les étapes à suivre
Étape 1 : Comprendre les indications du scanner
Le scanner est prescrit lorsque les symptômes de hernie discale persistent malgré un traitement conservateur ou en cas de douleur sévère nécessitant une confirmation diagnostique. Selon les recommandations de Santé publique France, environ 95% des sciatiques chez l'adulte jeune sont liées à une hernie discale. Le scanner est particulièrement indiqué en urgence en cas de déficit moteur ou de radiculalgie déficitaire. Il permet de caractériser précisément la hernie et d'évaluer son impact sur les structures neurologiques environnantes. Contrairement à la radiographie standard qui ne peut pas visualiser directement la hernie, le scanner utilise des rayons X avec des protocoles low dose pour minimiser l'exposition aux radiations tout en offrant une visualisation détaillée des structures vertébrales.
Étape 2 : Identifier les coupes et reconstructions du scanner
L'examen scanner du rachis lombaire comprend plusieurs types d'images : des coupes axiales qui montrent le disque en coupe transversale, et des reconstructions sagittales qui offrent une vue latérale de la colonne vertébrale. Sur les images, le radiologue utilise différentes fenêtres : la fenêtre osseuse pour analyser les vertèbres et détecter d'éventuelles anomalies structurelles, et la fenêtre tissus mous pour visualiser le disque intervertébral et la hernie. La durée de l'examen tomodensitométrique du rachis lombaire est courte, généralement moins de 15 minutes. Les images permettent d'identifier précisément les structures anatomiques : le corps vertébral, le canal rachidien, les apophyses épineuses, les trous de conjugaison par lesquels sortent les nerfs, et bien sûr les disques intervertébraux.
Étape 3 : Repérer les signes directs de la hernie
Sur le scanner, la hernie discale se manifeste par plusieurs signes caractéristiques. Le signe principal est une saillie anormale du matériel discal qui dépasse du contour normal du disque et pénètre dans le canal rachidien ou le récessus latéral. Cette saillie apparaît généralement avec une densité similaire à celle du disque intervertébral normal. Le radiologue recherche également la présence de gaz dans le disque, visible comme des zones sombres, qui indique des phénomènes dégénératifs. La hernie peut combler le récessus latéral, comprimer les racines nerveuses ou envahir le trou de conjugaison. Dans certains cas, le noyau pulpeux est calcifié et se voit particulièrement bien au scanner, facilitant le diagnostic. Les hernies les plus fréquentes se situent au niveau L5-S1 ou L4-L5, correspondant aux zones de plus grande mobilité et contrainte de la colonne lombaire.
Étape 4 : Analyser la localisation et le type de hernie
Le scanner permet de classifier précisément la hernie selon plusieurs critères anatomiques. Dans le plan axial, on distingue les hernies médianes situées au centre du canal rachidien, les hernies postérolatérales ou paramédianes qui sont les plus fréquentes, les hernies foraminales qui se logent dans le trou de conjugaison, et les hernies extraforaminales situées latéralement. Dans le plan sagittal, on identifie les hernies ascendantes et descendantes. Cette classification est essentielle car elle détermine quelle racine nerveuse est comprimée et donc les symptômes cliniques attendus. Par exemple, une hernie L5-S1 postérolatérale droite comprimera typiquement la racine S1 droite, expliquant une sciatique du membre inférieur droit. Le scanner excelle particulièrement dans la visualisation de l'alignement des vertèbres et la détection des anomalies structurelles associées.
Étape 5 : Évaluer les signes indirects et complications
Au-delà de la visualisation directe de la hernie, le scanner révèle des signes indirects importants. Le pincement de l'espace intervertébral indique une perte de hauteur du disque due à la dégénérescence. La présence d'arthrose des articulations postérieures ou de becs ostéophytiques suggère un processus dégénératif chronique. Le scanner permet aussi d'évaluer le diamètre du canal rachidien et de détecter un éventuel canal lombaire étroit qui peut aggraver la compression nerveuse. Les structures osseuses sont particulièrement bien visualisées, permettant d'identifier des anomalies transitionnelles, un spondylolisthésis ou des fractures associées. Ces éléments sont essentiels pour la planification thérapeutique, qu'elle soit conservatrice ou chirurgicale. Selon les données de Santé publique France, le taux d'incidence de la hernie discale lombaire opérée est de 46 pour 100 000 personnes-années chez les 20-64 ans.
Étape 6 : Comparer avec l'IRM si nécessaire
Bien que le scanner soit efficace pour diagnostiquer les hernies discales, l'IRM reste l'examen de référence pour l'étude des structures nerveuses selon les recommandations de l'ADERIM. Les deux techniques ont des performances similaires dans le diagnostic des hernies discales non opérées, mais l'IRM offre une meilleure visualisation des tissus mous, des compressions nerveuses et d'éventuels signes de souffrance médullaire. Le scanner est privilégié pour sa rapidité, son accessibilité et son efficacité dans la visualisation des structures osseuses et des calcifications. Dans les pays où la tomodensitométrie est plus facilement accessible que l'IRM, le scanner est employé en première intention. Ces deux examens sont souvent complémentaires : le scanner met en évidence la hernie et recherche une arthrose associée, tandis que l'IRM étudie mieux le retentissement sur les nerfs et la moelle épinière.
💡 Conseils et astuces
- Apportez tous vos examens d'imagerie antérieurs (radiographies, IRM) le jour du scanner pour permettre une comparaison et une meilleure interprétation
- Signalez tout implant métallique ou matériel chirurgical au niveau du rachis, car ils peuvent créer des artéfacts sur les images sans contre-indiquer l'examen
- Restez immobile pendant l'acquisition des images pour obtenir des clichés de qualité optimale et éviter les flous
- Demandez au radiologue d'expliquer les images lors du compte-rendu : comprendre la localisation et la taille de votre hernie aide à mieux appréhender la pathologie
- Conservez précieusement vos examens et comptes-rendus : ils sont essentiels pour le suivi évolutif et la comparaison en cas de récidive
- Sachez que l'absence de hernie visible au scanner n'exclut pas toujours une pathologie discale : certaines lésions sont mieux visibles à l'IRM
❓ Questions fréquentes
Peut-on voir une hernie discale sur une simple radiographie ?
Non, la hernie discale n'est pas identifiable sur des radiographies standard. Seuls le scanner, l'IRM ou la saccoradiculographie permettent de visualiser directement la hernie. La radiographie peut seulement montrer un pincement de l'espace intervertébral suggérant une pathologie discale.
Le scanner est-il aussi performant que l'IRM pour détecter une hernie discale ?
Les deux techniques ont des performances similaires pour diagnostiquer les hernies discales non opérées. Le scanner excelle dans la visualisation des structures osseuses et des calcifications, tandis que l'IRM est supérieure pour l'analyse des tissus mous et des compressions nerveuses. Le choix dépend de la situation clinique.
Combien de temps dure un scanner du rachis lombaire ?
L'examen tomodensitométrique du rachis lombaire est très rapide, généralement moins de 15 minutes au total. L'acquisition des images elle-même ne prend que quelques secondes grâce aux scanners multibarrettes modernes, le reste du temps étant consacré à l'installation et aux reconstructions.
Le scanner expose-t-il à beaucoup de radiations ?
Les protocoles low dose développés par les équipes de radiologie permettent de minimiser l'exposition aux rayons X sans dégrader les performances diagnostiques. L'utilisation de ces protocoles est désormais standard pour l'exploration du rachis lombaire, rendant l'examen plus sûr.
Quand faut-il faire un scanner pour une suspicion de hernie discale ?
Le scanner est indiqué lorsque les symptômes persistent malgré 6 à 8 semaines de traitement conservateur, en cas d'atypie du tableau clinique, ou en urgence si un déficit moteur ou des signes de compression médullaire apparaissent. Son intérêt est surtout à visée pré-chirurgicale.
📚 Sources
Cet article a été rédigé à partir des sources suivantes :
Ce guide vous a aidé ?
