Implant dentaire qui bouge : causes, risques et solutions d’urgence
En bref
Un implant dentaire qui bouge signifie un échec de l'ostéo-intégration, c'est-à-dire que l'implant ne s'est pas correctement soudé à l'os de la mâchoire. Il s'agit d'une urgence dentaire qui nécessite une consultation immédiate chez votre chirurgien-dentiste.
Un implant dentaire qui bouge est un signal d'alarme qui ne doit jamais être ignoré. Contrairement aux dents naturelles qui présentent une légère mobilité physiologique, un implant doit rester totalement stable et solidement ancré dans l'os. Cette mobilité anormale concerne 2 à 5% des implants posés et constitue une urgence dentaire nécessitant une consultation rapide pour éviter des complications graves.
Les étapes à suivre
Étape 1 : Comprendre pourquoi un implant dentaire ne doit jamais bouger
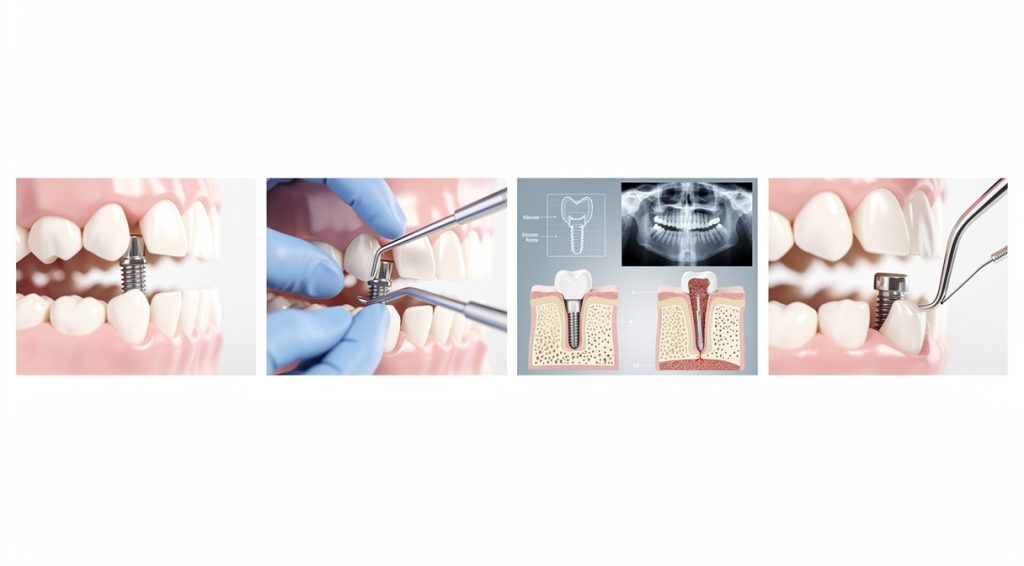
Un implant dentaire est une racine artificielle en titane vissée dans l'os de la mâchoire. Pour fonctionner correctement, il doit s'intégrer totalement à l'os par un processus appelé ostéo-intégration. Cette fusion entre l'implant et l'os prend généralement 3 à 6 mois et garantit la stabilité absolue de l'implant. Contrairement aux dents naturelles qui sont reliées à l'os par un ligament parodontal leur permettant une micro-mobilité, les implants n'ont pas cette structure souple. Toute mobilité, même légère, indique donc un problème sérieux : soit l'implant ne s'est jamais intégré correctement, soit il a perdu son ancrage osseux à cause d'une infection, d'une inflammation ou d'une surcharge mécanique. Dans tous les cas, un implant mobile compromet la réussite du traitement et nécessite une intervention rapide.
Étape 2 : Les principales causes d'un implant dentaire qui bouge
Plusieurs facteurs peuvent expliquer la mobilité d'un implant. L'échec d'ostéo-intégration est la cause la plus fréquente : l'implant ne fusionne pas correctement avec l'os, souvent à cause d'un échauffement excessif lors du forage, d'une qualité osseuse insuffisante ou d'une infection précoce. La péri-implantite, une inflammation bactérienne des tissus entourant l'implant, constitue la deuxième cause majeure. Cette infection détruit progressivement l'os de soutien et déstabilise l'implant. Une surcharge mécanique excessive, notamment chez les patients souffrant de bruxisme ou ayant une couronne mal ajustée, peut également compromettre la stabilité. Le tabagisme réduit la vascularisation et multiplie par deux le risque d'échec. Enfin, une hygiène bucco-dentaire insuffisante favorise l'accumulation de bactéries et la perte osseuse progressive autour de l'implant.
Étape 3 : Reconnaître les symptômes d'alerte d'un implant défaillant
Plusieurs signes doivent vous alerter immédiatement. La mobilité de l'implant est le symptôme le plus évident : vous ressentez un mouvement anormal lors de la mastication ou en touchant la couronne. Une douleur persistante ou qui s'intensifie avec le temps, surtout lors du brossage ou de la mastication, indique un problème. Un gonflement ou une inflammation des gencives autour de l'implant, accompagné de rougeurs, signale souvent une infection. Des saignements spontanés ou lors du brossage sont également préoccupants. Une sensation d'instabilité en mangeant, avec une modification de l'occlusion dentaire, peut indiquer un début de mobilité. Dans certains cas, un écoulement purulent ou une mauvaise haleur localisée révèlent une infection avancée. Enfin, la récession gingivale avec exposition de la partie métallique de l'implant constitue un signe tardif de perte osseuse.
Étape 4 : Que faire en urgence face à un implant qui bouge
Face à un implant mobile, adoptez immédiatement les bons réflexes. Contactez votre chirurgien-dentiste en urgence pour obtenir un rendez-vous dans les 24 à 48 heures maximum. En attendant la consultation, évitez absolument de mastiquer du côté de l'implant concerné et privilégiez des aliments mous et tièdes. Ne touchez pas l'implant avec vos doigts ou votre langue pour ne pas aggraver la situation. Maintenez une hygiène bucco-dentaire rigoureuse en brossant délicatement la zone avec une brosse à poils souples. Effectuez des bains de bouche antiseptiques sans alcool trois fois par jour. Si vous ressentez des douleurs, prenez du paracétamol en respectant les doses recommandées, mais évitez l'aspirine qui fluidifie le sang. Appliquez de la glace enveloppée dans un linge sur la joue pendant 10 minutes si vous constatez un gonflement.
Étape 5 : Le diagnostic et l'examen par le dentiste
Lors de votre consultation d'urgence, le chirurgien-dentiste réalisera un examen clinique complet pour évaluer la stabilité de l'implant et identifier la cause du problème. Il testera la mobilité de l'implant avec des instruments spécifiques et inspectera l'état des tissus environnants à la recherche de signes d'infection ou d'inflammation. Des radiographies dentaires ou un scanner 3D seront probablement nécessaires pour évaluer la perte osseuse autour de l'implant et vérifier l'intégrité de la structure. Le praticien vérifiera également l'occlusion et la répartition des forces masticatoires pour détecter une éventuelle surcharge mécanique. Dans certains cas, un sondage parodontal permettra de mesurer la profondeur des poches péri-implantaires et d'évaluer l'étendue de l'infection. Ce diagnostic précis est essentiel pour déterminer si l'implant peut être sauvé ou s'il doit être retiré.
Étape 6 : Les solutions de traitement selon la situation
Le traitement dépend de la cause et de la gravité du problème. Si la mobilité concerne uniquement la couronne ou la vis de fixation, un simple resserrage ou remplacement peut suffire. En cas d'infection légère à modérée avec implant encore stable, un nettoyage professionnel approfondi associé à des antibiotiques peut permettre de sauver l'implant. Si la perte osseuse est limitée, une régénération tissulaire guidée ou une greffe osseuse peut renforcer le support de l'implant. Pour une péri-implantite, un traitement au laser offre des résultats prometteurs en éliminant les bactéries sans endommager l'implant. Malheureusement, si l'implant est réellement mobile dans l'os, le retrait devient souvent nécessaire. Après une période de cicatrisation de 3 à 6 mois, une réimplantation pourra être envisagée, éventuellement précédée d'une greffe osseuse si le volume osseux est insuffisant. Le taux de succès d'une réimplantation est généralement excellent.
Étape 7 : Prévenir les complications futures des implants
La prévention reste la meilleure stratégie pour garantir la longévité de vos implants dentaires. Maintenez une hygiène bucco-dentaire irréprochable avec un brossage minutieux deux à trois fois par jour pendant au moins trois minutes. Utilisez quotidiennement du fil dentaire ou des brossettes interdentaires pour nettoyer autour des implants. Un hydropulseur peut compléter efficacement votre routine d'hygiène. Consultez votre dentiste tous les six mois pour un contrôle et un détartrage professionnel adapté aux implants. Si vous souffrez de bruxisme, portez une gouttière nocturne pour protéger vos implants des forces excessives. Arrêtez absolument le tabac qui compromet gravement la cicatrisation et l'ostéo-intégration. Adoptez une alimentation équilibrée riche en calcium et vitamine D pour maintenir une bonne santé osseuse. Évitez de croquer des aliments trop durs comme les glaçons ou les noyaux qui pourraient fracturer la couronne.
💡 Conseils et astuces
- Consultez immédiatement votre chirurgien-dentiste dès la moindre mobilité de l'implant, sans attendre que la situation s'aggrave
- Ne manipulez jamais un implant qui bouge avec vos doigts ou votre langue pour éviter de le déloger complètement
- Évitez de mastiquer du côté de l'implant mobile et privilégiez une alimentation molle jusqu'à la consultation
- Maintenez une hygiène bucco-dentaire rigoureuse même en cas de douleur, en brossant délicatement avec une brosse souple
- Effectuez des bains de bouche antiseptiques sans alcool trois fois par jour pour limiter le risque d'infection
- Arrêtez impérativement le tabac qui multiplie par deux le risque d'échec implantaire et compromet la cicatrisation
❓ Questions fréquentes
Un implant dentaire peut-il bouger normalement ?
Non, contrairement aux dents naturelles qui présentent une légère mobilité physiologique grâce au ligament parodontal, un implant dentaire doit rester totalement immobile. Toute mobilité, même minime, indique un problème sérieux nécessitant une consultation urgente.
Quel est le taux d'échec des implants dentaires ?
Le taux d'échec des implants dentaires est estimé entre 2 et 5% selon les études. Avec les techniques modernes et un bon suivi, le taux de succès atteint 95 à 98% lors de la mise en charge. Les échecs surviennent principalement dans les premiers mois après la pose ou plusieurs années plus tard en cas de mauvaise hygiène.
Peut-on resserrer un implant dentaire qui bouge ?
On ne peut resserrer que la vis prothétique qui fixe la couronne sur l'implant. Si c'est l'implant lui-même qui bouge dans l'os, cela signifie un échec de l'ostéo-intégration et le resserrage est impossible. L'implant devra généralement être retiré et remplacé après cicatrisation.
Combien de temps faut-il attendre avant de remplacer un implant raté ?
Après le retrait d'un implant défaillant, il faut généralement attendre 3 à 6 mois pour permettre la cicatrisation complète de l'os et des tissus. Ce délai peut être prolongé si une greffe osseuse est nécessaire. La réimplantation a un excellent taux de succès car la première intervention crée une néovascularisation favorable.
Quels sont les signes d'une infection autour d'un implant ?
Les signes d'infection péri-implantaire incluent un gonflement et une rougeur des gencives, des saignements spontanés ou au brossage, une douleur persistante, un écoulement purulent, une mauvaise haleine localisée et parfois de la fièvre. Sans traitement, cette infection peut évoluer vers une péri-implantite avec perte osseuse et mobilité de l'implant.
📚 Sources
Cet article a été rédigé à partir des sources suivantes :
Ce guide vous a aidé ?
